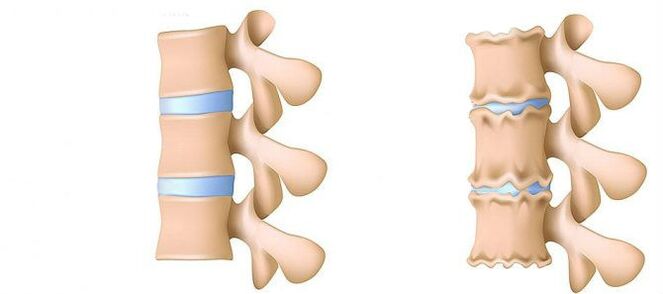
Die Osteochondrose der Lumbalregion ist eine Krankheit, die das knorpelige Gewebe der Bandscheiben im unteren Rücken verformt und zerstört. Ohne Knorpelschicht wird der Abstand zwischen den Wirbeln erheblich reduziert. Und mit den geringsten Kurven können sie sich ändern. Die Hauptgefahr von Krankheiten ist die Möglichkeit der Bildung zwischen Wirbelstürmen.
Können Sie sich nicht verneigen, um ein Objekt zu heben, das auf den Boden gefallen ist? Leiden Sie in der Lendensäule akute Schmerzen und gehen Sie oft, wickeln Sie die Taille in einen warmen Schal ein? Ignorieren Sie den Zustand, der Sie stört, nicht.
Osteochondrose der Lumbalregion kann lange Zeit durch ihre Dauer gezogen werden. Es besteht keine Notwendigkeit, den Körper für Kraft zu erleben. Liebe deinen Körper. Und es wird entsprechen.
Die Lendenwirtschaft ist im Vergleich zum Thorax- und Gebärmutterhalsabteilungen den größten Teil der Last des gesamten Körpergewichts. Daher ist diese Unterart der Osteochondrose am häufigsten.
Was sind die Stadien der Entwicklung von Osteochondrose?
- Erste Stufe. Die Höhe der Scheibe ist reduziert. Im faserigen Ring (die äußere Schicht der Bandscheibe der knorpeligen Fasern) wird ein Riss gebildet. Die Lendenmuskeln werden schnell müde. Sie fühlen sich im Rücken sicher.
- Stadium 2. Verstöße gegen Stoffwechselprozesse in der Kernjacke (zentraler Bestandteil der Bandscheibe, die aus einer Knorpeljacke besteht): Ihre Zellen sind tot oder vollständig zerstört. Die Kollagenstruktur (die Struktur des Proteins basiert auf dem Bindegewebe) des Faserrings ist ebenfalls verändert. Lokale Dolores, eine Person kann nicht mit körperlicher Aktivität umgehen, die sie zuvor als sehr machbar angesehen hat.
- Stufe 3. Komplette Zerstörung des Faserrings. Die angrenzenden Wirbel hören auf, stabil zu sein. Jede unangenehme Ursache verursacht Schmerzen. Aufgrund der Erfahrung von Nervenwurzeln, die sich vom Rückenmark entfernen, können die Gliedmaßen weniger empfindlich und mobil werden.
- 4. Stufe. Die Bandscheibenstoffe werden Narben. Der Wirbel kann zu dem Wohnhäuser führen. Die klinische Beschreibung hängt hier von der individuellen Physiologie ab.
Lendenschmerzen (Lumbago) und der Schmerz, der das Bein während des Ischiasnervs (Ishias) verleiht, ist eine der häufigsten Beschwerden, die Patienten medizinische Hilfe suchen. Aufgrund der Tatsache, dass diese Symptome in der Allgemeinbevölkerung weit verbreitet sind und ihr ständiges Wachstum, die Diagnose und die Behandlung solcher Patienten weiterhin eines der Hauptaktivitätsbereiche neurochirurgischer Krankenhäuser sein werden. Trotz der Erweiterung dieser Pathologie ist die chirurgische Eliminierung der Hernie der Bandscheibe (MPD) nur bei 10% der Patienten mit dem klinischen Bild der Lumbalalgie erforderlich. Im verbleibenden Teil der Patienten hat die beste Wirkung eine konservative Behandlung, die medikamentöse Therapie, Physiotherapieübungen, die Verwendung physiotherapeutischer Behandlungsmethoden sowie eine Rückkehr zur früheren täglichen körperlichen Aktivität umfasst.
Krankheitsstadien
Degenerative diskrete Prozesse beginnen häufig mit einer Verschlechterung der Absorptionsfunktion der Bandscheibe.
- Verschlechterung der Blutversorgung der Bandscheibe. Bei Erwachsenen wird das Nahrungsmittel der Bandscheiben durch Diffusion durchgeführt: Das Blut wird nur an die Wirbel und bereits durch sie "Filter" die Scheiben verabreicht. In der besten Weise wird die Scheibe bei dynamischen Belastungen (z. B. Gehen) gefüttert, da das Prinzip der Pumpe (Ausgang der verarbeiteten Flüssigkeit beim Komprimieren, den Fluss von Nährstoffen und Sauerstoff durch Beseitigung der Last). Daher ist die Ernährung von Bandscheiben insbesondere unter den Bedingungen eines sitzenden Lebensstils (Hypodinamie) schwierig.
- Veränderungen im Kern der Zellstoffscheibe. Mit einer Verschlechterung der Blutversorgung wird die Wasserversorgung, der Zucker und die Aminosäuren am Oktopuskern verändert. Aus diesem Grund leidet die Produktion von Kohlenhydraten, die Wasser verbinden. Der Kern ist dehydriert, seine Struktur aus Gel wird faserig, die Fähigkeit, die Schüsse zu sprießen und zu löschen. Dies erhöht die Last im Faserring und in den Wirbeln, sie werden eher blockiert und verletzt.
- Änderungen im faserigen Ring der Bandscheibe. Aufgrund der Abflachung des Oktopokerns findet sich die Zunahme der Last im faserigen Scheibenring. Unter Bedingungen der schlechten Blutversorgung verliert der Faserring seinen Widerstand. Die Instabilität der Säule tritt auf, was zur Bildung einer Bandscheibe, eine Verschiebung der Wirbel und die Beschädigung des Rückenmarks oder der Nervenwurzeln führen kann.
- Scheibenfabrik. Die Bildung von Schwandromernerien. Wenn sich die faserigen Ringfasern schwächen, beginnt sich der pulpische Kern zum Beispiel in Richtung des Bandscheibenkanals (Disc -Voraussetzung) zu übertreffen. Solche Erstaunlichen können zu einem Bruch eines faserigen Rings und zur Bildung einer Hernie führen. Lesen Sie mehr über den intervertebralen Hernienbildungsprozess in einem separaten Artikel: "Wirksame Behandlung von Zwischenvertebral -Hernie in der Heimat".
- Spondylose ist die Zerstörung von Bandbrandverbindungen (Spondilartrose), das Wachstum von Osteofiten und die Ossifikation von Bändern. Parallel zur Bildung von Grandbrandhernie in der Osteochondrose werden die Schäden an den Bandbrandverbindungen beobachtet, destruktive Veränderungen im Wirbel (Knorpel) und Bänder werden beobachtet.
Wenn die Osteochondrose und die Entwicklung von Komplikationen voranschreiten, muss sie zunehmend häufig auf Medikamente zurückgreifen. Dies führt zu hohen finanziellen Kosten sowie zu einer größeren Verschlechterung der Gesundheit aufgrund der Nebenwirkungen von Arzneimitteln.
Die pharmakologische Therapie wird in der Regel durch die Immobilisierung eines oder Freundes der Säule unter Verwendung orthopädischer Korsetts mit verschiedenen Grad an Starrheit ergänzt.
Die chirurgische Behandlung ist nur in Fällen gerechtfertigt, in denen der von der Klinik bestimmte Kompressionsniveau des Rückenturms der Untersuchung entspricht, die das Bruch des fibrösen Rings mit dem "Verlust" der Hernie des MPD im Licht des Wirbelkanals bestätigt [3–6]. Die Ergebnisse der chirurgischen Behandlung bei Patienten mit geringen Scheibenscheiben sind in der Regel von Ärzten und dem Patienten selbst enttäuscht. Die Methode zur Festlegung einer präzisen Diagnose ist Magnetresonanz (MRT). Ungefähr 10% der Menschen in einer häufigen Bevölkerung können aufgrund von Klaustrophobie (Angst vor geschlossenen Räumen) eine Magnetresonanz der Routine durchführen. In dieser Kategorie von Personen ist es jedoch möglich, die "offene" Magnetresonanz von SO mit dem entsprechenden Qualitätsverlust der erhaltenen Bilder zu verwenden. Patienten, die zuvor eine chirurgische Behandlung erlitten haben, sollten eine Magnetresonanz mit kontrastierender Verstärkung durchführen, um die postoperative Narbe abzugrenzen, verändert die wahre Vorhersehung der Scheibe. Bei Patienten mit mutmaßlichem Hernhernerweilung der MPD, wenn die Implementierung der Magnetresonanz nicht möglich ist oder die erhaltenen Ergebnisse nicht sehr informativ sind, erwerbt die Tomographie Myelographie (CT) einen speziellen diagnostischen Wert.
Private diagnostische Spezialisten, die die Ergebnisse der Studien in der Regel interpretieren, übertreiben in der Regel den Grad der Schädigung der Scheibe, da klinische Daten mit "Befunden" während der Tomographie verglichen werden. Schlussfolgerungen wie "Veränderungen entsprechen dem Alter des Patienten" werden in Forschungsprotokollen fast nie gefunden. Trotz der Verbesserung der Neuroimaging -Techniken liegt die Verantwortung der korrekt getäuschten Diagnose auf den Schultern des Klinikers, da nur er das klinische Bild mit den während der Tomographie erhaltenen Daten vergleichen kann. Eine Erhöhung der Tomographenauflösung verbesserte die Ergebnisse einer leicht verbesserten chirurgischen Behandlung, jedoch wurden Abweichungen von der Norm bei asymptomatischen Patienten festgestellt. Der Prozess der Prozesse, die die degenerative Läsionsdistriten der Säule begleiten, haben in den letzten Jahren schwerwiegende Fortschritte erlitten. Die Arthropathie vonArchaehed -Gelenke sind in der Allgemeinbevölkerung weit verbreitet und werden während der TC -Untersuchung bei Menschen in der mittleren und höheren Altersgruppe ziemlich oft nachgewiesen. Degenerative Veränderungen der MPD, die ebenfalls weit verbreitet sind, werden häufig ziemlich häufig nachgewiesen, und die Magnetresonanz ist eine spezifischere Methode für die Diagnose. Gleichzeitig sind die in der MPD ausgeprägten Änderungen nicht ungewöhnlich, nicht von einem Bruch des faserigen Rings begleitet, sondern nur durch einen leichten "Stich" des Albums im Licht des Wirbelkanals oder der Wanderrandlöcher. In einigen Fällen können die degenerativen Prozesse, die in der MPD auftreten, zur Zerstörung des faserigen Rings mit späteren Bruch führen, was zu einer Migration aus dem Pulpalkern außerhalb der Scheibe mit Kompression der angrenzenden Wurzeln des Rückenmarks führt. Die Aussage, dass, wenn Schmerzen im Bein beobachtet werden, notwendigerweise gegen die Wurzeln des Rückenmarks verstoßen muss, ist nicht ganz wahr. Zu den Schmerzen im Gesäß mit Bestrahlung auf der hinteren Oberfläche des Oberschenkels kann sowohl die Degeneration der MPD als auch die gewölbten Bandbrandfugen führen. Für einen wahren Ishyalgia -Angriff, der durch die Kompression des Koreshka des Nervus Hernia MPD verursacht wird, strahlt der Schmerz auf der hinteren Oberfläche des Oberschenkels und des unteren Teils des Beins aus. AUnbestimmte Schmerzen, die nur auf den Gesäßbereich oder den Oberschenkelbereich ohne Verteilung entlang des Ischiasnervs sowie bei bilateralen Schmerzen in den Gesäßgebieten oder Hüften, die ihren Standort (entweder rechts, dann nach links) ändern, begrenzt werden. Das klinische Bild der Koruska -Kompression der MPD -Hernie kann auch eine gleichzeitige Pathologie sein (z. B. Arthrose der Kniegelenke). Bei Patienten mit solchen Schmerzen wird die chirurgische Behandlung nicht die richtige Wirkung haben, unabhängig davon, welche Pathologie sie durch die tomografische Untersuchung erkannt wird. Mit anderen Worten, bei Patienten nur mit der Schmerzklinik auf dem Rücken wird die Eliminierung der MPD -Hernie unwirksam sein, selbst wenn die Volumina durch das Vorhersehung der MPD wie gewohnt bestimmt werden. Es gibt jedoch auch Patienten, bei denen das typische Ishias -Bild von einem ausgeprägten Behindertenschmerzsyndrom begleitet wird, während während der Studien, die unter Verwendung von hoch wahrnehmungsbezogenen Tomographs durchgeführt wurden, die Komprimierung der Wurzeln des Rückenmarks nicht bestimmt wird. Diese Kategorie von Patienten ist unangemessen, um eine chirurgische Intervention durchzuführen, da im Laufe der Zeit die Wurzelsymptome in der Regel abnehmen.
Es ist notwendig, sich die Mechanismen vorzustellen, die zur Entwicklung von MPD -Hernialwidrigkeiten führen, um Patienten das Volumen der zulässigen Bewegungen zu empfehlen, ohne die Arbeitsaktivität zu vergessen. Kräfte, die zur Bildung von Vorhersagen beitragen, sind das Ergebnis degenerativer Veränderungen im MPD und einer Abnahme der vertikalen (Höhe) sowohl des fibrösen Ringes als auch des Oktopokerns. Das MPD -Stechfragment in 80% änderte sich in der hinteren Richtung des Bartes, während sie in den Wirbelkanal und die medialen Schnitte des Bandscheibelochs gelangen. Diese Vertreibung der MPD -Hernie in Richtung der Mittellinie wird durch die Rückhaltekraft des hinteren Längsbandes erleichtert. Bis zu 10% der Herns befinden sich seitlich und erstrecken sich bis zum Grandloch (Hernias Forsin) oder am äußeren Rand des Lochs, in dem die Cephalorrajía -Säule herauskommt und sie drückt.
Im lebenswichtigen Aktivitätsprozess führen Dehydration und degenerative Veränderungen zum Verlust der MPD -Höhe. Diese pathologischen Prozesse beinhalten sowohl einen Faserring als auch einen Pulpalkern. Die ausgeprägte Zerstörung des Tintenfischkerns im Kontext der gleichzeitigen Degeneration des faserigen Rings führt in der Regel nur zum Verlust der MPD -Höhe ohne seine wesentlichen Besprechungen. Mit den vorherrschenden Veränderungen im faserigen Ring üben die vertikalen Kräfte, die den erhaltenen Pulpalkern beeinflussen und die ein Ableitungen ihres eigenen Gewichts betreffen, sowie die Muskeln des Rückens, die in der lateralen Richtung auf die Scheibe wirken, einen überschüssigen Druck in dem verbleibenden Fragment des Oktopons, der den faserigen Ring an seinem Ort nicht zurückhalten.
Die Summe dieser beiden Kräfte führt zu einem Anstieg des Zentrifugaldrucks im MPD, der zusammen mit der Dehnungskomponente, die auf die faserige Ringfaser wirkt, zu einem Bruch und dem Fragment der Fragmente des verbleibenden Zellstoffkerns führen kann. Nachdem ein Hernial -Vorsprung gebildet worden war und das "redundante" Fragment des Pulpalkerns aus dem faserigen Ring heraus war, ist die MPD -Struktur wieder stabil [2]. Infolge der Kräfte, die den degenerativ veränderten Kern und den faserigen Ring des MPD beeinflussen, sind sie ausgeglichen und sein Vektor, der zu einem größeren Protuberanz der Fragmente des Kerns beiträgt, verblasst. In einigen Fällen tragen partielle degenerative Veränderungen im Zellstoffkern zur Gasbildung innerhalb des MPD bei, gefolgt von übermäßigem Druck in seinem verbleibenden Fragment. Die Bildung einer Hernie wird auch vom Gasbildungsprozess innerhalb der Scheibe begleitet.
Die übermäßige und akute körperliche Aktivität, die im Rücken des Patienten am Boden der degenerativen Läsionsdistophie der Säule gezeigt wird, ist normalerweise nur ein Auslöser, der zu einem detaillierten klinischen Bild eines Wurzelkompressionssyndroms führt, das häufig von den Patienten selbst berücksichtigt wird, wie die weltweite Lumbal -Icialgie. Klinisch kann MPD -Hernie mit Reflex- und Komprimierungssyndromen manifestieren. Die Syndrome werden auf Kompression verwiesen, bei der der vordere Hernial -Vorsprung extrahiert, gepresst, gepresst und entschlüsselt wird, die Blutgefäße oder das Rückenmark komprimiert und deform sind. Reflexreflexe umfassen Syndrome, die durch die Auswirkungen von Scheibenhernie auf die Rezeptoren dieser Strukturen verursacht werden, hauptsächlich das Ende der Wirbelsäulennerven der Rückkehr, was zur Entwicklung von Reflex- und tonischen Störungen führt, die sich durch vasomotorische, dystropische und myofasziale Störungen manifestieren.
Wie oben erwähnt, ist die chirurgische Behandlung mit degenerativer Läsion -Postvinor -diastrophisch nur bei 10% der Patienten ratsam, wobei die verbleibenden 90% gut auf konservative Maßnahmen reagieren. Die Grundprinzipien der Verwendung der letzteren sind:
- Schmerzlinderung;
- Wiederherstellung der richtigen Haltung zur Aufrechterhaltung der Fixierungskapazität der veränderten MPD;
- Eliminierung von Muskeln und tonischen Störungen;
- Wiederherstellung der Durchblutung in Wurzeln und Rückenmark;
- Standardisierung der Leitfähigkeit in Nervenfasern;
- Eliminierung von Narben und Veränderungen in Abstand;
- Verlagerung psychokonsomatischer Störungen.
Behandlung
Heute werden bei der Behandlung von Osteochondrose und ihrer Komplikationen Medikamente der folgenden Gruppen verwendet:
- Net -RE -entzündungshemmende Medikamente (NSAIDs): In Form von Arzneimitteln oder Drogeninjektionen. Diese Fonds können Schmerzen reduzieren und die Entzündungsaktivität reduzieren. Die Auswirkung seiner Verwendung hält jedoch von mehreren Stunden bis zwei bis drei Tagen nicht lange an. Daher müssen solche Mittel für lange, Wochen und manchmal Monate eingenommen werden. Gleichzeitig beeinflussen diese Medikamente die Schleimhäute des Magen -Darm -Trakts negativ. Der langfristige Empfang ist mit der Entwicklung von Gastritis, Ulkusläsionen beladen. Darüber hinaus können sie die Arbeit der Nieren, der Leber, negativ beeinflussen und zur Entwicklung von Bluthochdruck beitragen. Gleichzeitig tragen diese Fonds nicht zur Reinigung toter Zellscheiben bei. Daher ist seine Verwendung nur eine Möglichkeit, Symptome für eine Weile zu lindern, aber das Hauptproblem nicht zu beseitigen.
- CTEPOID (gopmonale) entzündungshemmende Medikamente. In der Regel werden sie für schwere und undurchdringliche Schmerzen verwendet, die Hernie, Radikulitis, Ishias usw. begleiten. Sie beeinflussen aber auch negativ die Schleimhäute des Magens und des Darms, fördern die Auslaugung des Kalziums der Knochen und hemmen die Produktion ihrer eigenen Gopmons. Und tragen nicht dazu bei, den Fokus toter Zellen zu reinigen.
- Kartoffeln sind Drogen, die die Muskeln oder Nerven betreffen, die in die Muskeln gehen und die Skelettmuskulatur entspannen. Diese Medien helfen dabei, Muskelklemmen für eine Weile zu lindern, die Schmerzen zu verringern und den Blutfluss zu verbessern. Gleichzeitig helfen sie nicht, das Gewebe toter Zellen zu reinigen. Daher tragen sie nicht zur Heilung für Osteochondrose bei.
- Epidupal -Block: Die Einführung von Analgetika- und Gopmonalagenten im Raum zwischen der festen Gehirnabdeckung und dem Periost, das die Wirbel abdeckt. Es wird in der Regel für intensive Schmerzen verwendet: in der akuten Periode der Zwischenschirmenhernie mit schwerer Radikulitis ishias. Abhängig von der Zusammensetzung hilft diese Injektion bei der Linderung von Schmerzen für mehrere Stunden bis mehrere Tage. Nach dem Ablaufdatum werden Manifestationen der Krankheit zurückgegeben, da das Verfahren nicht dazu beiträgt, die Stoffwechselprozesse auf den Discs wiederherzustellen. Außerdem besteht bei der Ausführung ein Risiko von Läsionen in Blutgefäßen und Nerven.
Konservative Behandlungsmethoden umfassen verschiedene orthopädische Effekte in der Wirbelsäule (Korsett -Immobilisierung, Traktion, manuelle Therapie), Physiotherapie (Therapeutische Massage, Physiotherapieübungen, Akupunktur, Elektrotherapie, Flecken, verschiedene Arten der Erwärmung), Paravertebral, Periduralblock und Medikamente. Die Behandlung der degenerativen Verletzung -distophisch der Säule muss komplex und in Phase sein. In der Regel ist das allgemeine Prinzip der konservativen Maßnahmen die Ernennung von Analgetika, nicht -steroiden entzündungshemmenden Medikamenten (NSAIDs), Muskelrelaxantien und Physiotherapie.
Der analgetische Effekt wird erreicht, indem Diclofenac, Ketoprofen, Lornoxicam, Tramadol ernennt. Eine ausgeprägte analgetische und entzündungshemmende Wirkung hat Paroxas, die in Injektionsformen und Tabletten vorhanden sind.
NSAIDs sind die am häufigsten verwendeten Medikamente zur degenerativen Schädigung -Verteilung der Wirbelsäule. Sie haben eine entzündungshemmende, analgetische und antipyretische Wirkung, die mit der Unterdrückung des Cyclooxygenase -Enzyms (Coc -1 und TSOs -2) assoziiert ist, was die Transformation von Arachidonsäure in Prostaglandinen, Prostacillas, Thromboxen reguliert. Bei älteren Menschen und Patienten mit Risikofaktoren für Nebenwirkungen ist es ratsam, die "Abdeckung" des Gastroterktors unter "Deckung" durchzuführen. Bei solchen Patienten, wenn der Verlauf der NSAID -Injektionstherapie abgeschlossen ist, der Übergang zu den Tablettenformen von CO -2 -Inhibitoren, die eine geringere Schwerkraft der Nebenwirkungen des Magen -Darm -Trakts aufweisen.
Um Schmerzen zu beseitigen, die mit der Zunahme des Muskeltonus verbunden sind, ist es ratsam, zentrale Muskeln in die komplexe Therapie einzubeziehen.
Die chirurgische Behandlung der degenerativen Läsionsdistophie der Säule ist mit der Ineffizienz komplexer konservativer Maßnahmen (innerhalb von 2 bis 3 Wochen) bei Patienten mit MPD -Hernien (normalerweise mehr als 10 mm) und nicht möglicher Wurzelsymptome gerechtfertigt. Es gibt Notfälle für eine chirurgische Intervention mit einer "Fall" entführt, die im Licht des Wirbelsäulenkanals und der ausgedrückten Kompression der Wurzeln des Rückenmarks. Die Entwicklung des Flow -Syndroms wird durch akute Radikulomilhämie erleichtert, was zu einem schweren hyperalgischen Syndrom führt, wenn sogar die Verschreibung von Arzneimittelhändlern die Verwendung von Blockierungen (mit Glukokortikoid und Anästhetikum) die Schwere der Schmerzen nicht verringert. Es ist wichtig zu bedenken, dass die absolute Größe des Albums Hernia keinen entscheidenden Wert hat, um die endgültige Entscheidung über die chirurgische Intervention zu treffen und in Bezug auf das klinische Bild und die von der Tomographieuntersuchung festgestellten Ergebnisse berücksichtigt werden sollte. In 95% der Fälle wird in Hernie ein offener Zugang zum Wirbelkanal verwendet. Mehrere Entkopplungstechniken (kaltes Plasma -Gerinnung, Laserrekonstruktion usw.) wurden heute nicht mehr durchgeführt, und ihre Verwendung ist nur für MPD -Beulen gerechtfertigt. Die klassische offene mikro -chirurgische Eliminierung der Hernie der Festplatte wird unter Verwendung von mikro -chirurgischen Werkzeugen, binokularen Lupen oder einem operativen Mikroskop durchgeführt. Die Analyse der Distanzbehandlungsergebnisse (innerhalb von mehr als 2 Jahren) 13.359 Patienten, die sich der Entfernung der MPD -Hernie unterzogen hatten, von denen 6135, von denen der Sequestral entfernt wurde, und 7224 aggressive Discsctomie zeigte, dass der Rückfall der Schmerzen bei Patienten, die sich bei einer Schmerzen in den Patienten mit dem Abstand von 27,8% verzeichneten, bei einer Verschwendung von 27,8% gegen Huls. 2 -mal wahrscheinlicher (7% gegenüber 3,5%) bei Patienten, die nur Entführungen beseitigt haben. Die Lebensqualität wird bei Patienten mit Schmerzsyndrom mehr reduziert, während sich wiederholte Hernienbildung nicht immer klinisch manifestiert.
Zusammenfassend würde es erneut die Notwendigkeit einer umfassenden klinischen Untersuchung und der Analyse der Volumina zur optimalen Entscheidung über die Auswahl der Taktik für die Behandlung eines bestimmten Patienten betonen.














